Interoperabilidade na Saúde: do conceito à prática no InovaHC
A interoperabilidade é uma peça-chave para transformar a saúde. Embora o conceito de interoperabilidade tenha surgido na década de 1980, sua relevância permanece atual, pois impacta diretamente a qualidade do atendimento, a segurança do paciente e a eficiência da gestão em saúde. Primeiro, vamos separar dois conceitos que podem ser confundidos: interoperabilidade e integração.
A integração permite a troca de informações entre sistemas, mas a falta de padronização nessa troca demanda adaptações constantes, exige grande esforço da equipe de TI e gera altos custos operacionais e atrasos na disponibilidade dos dados.
A interoperabilidade, por outro lado, permite que os sistemas compartilhem e interpretem dados de forma uniforme, utilizando padrões técnicos comuns, e garantindo a disponibilidade instantânea das informações.
Interoperabilidade na prática dos nossos projetos
No InovaHC, hub de inovação do HCFMUSP, temos a interoperabilidade como um compromisso, não apenas um conceito. Dois exemplos práticos desse conceito por meio de iniciativas inovadoras, são o Projeto TMO e o Projeto OpenCare 5G.
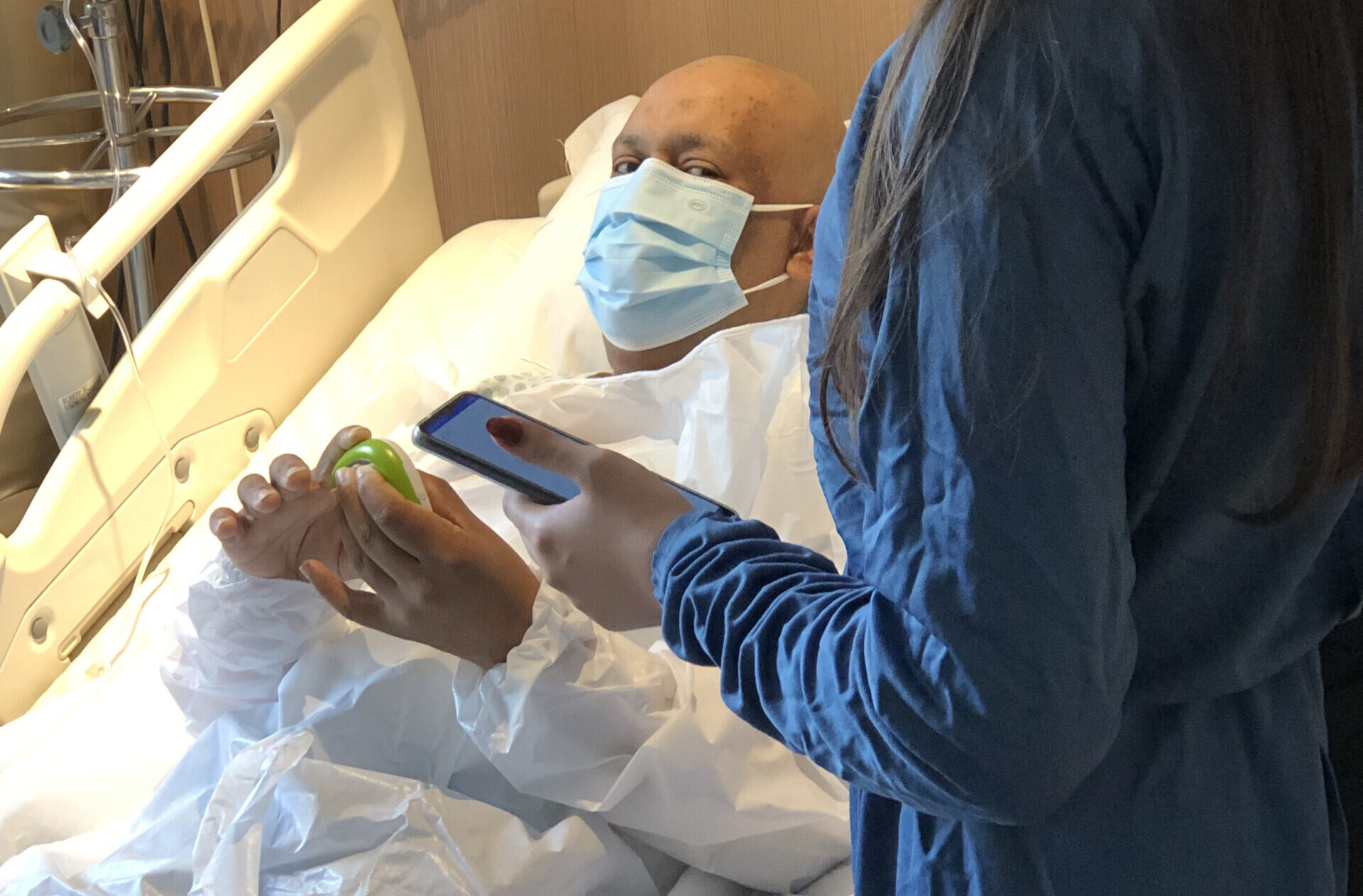
O Projeto TMO propõe a transformação digital da jornada do paciente de transplante de medula óssea (TMO), um processo complexo que exige monitoramento contínuo e rápido acesso a informações críticas. Para isso, os dados clínicos são estruturados e compartilhados usando o padrão Fast Healthcare Interoperability Resources (FHIR). O FHIR é um padrão desenvolvido pela Health Level Seven International (HL7), uma organização sem fins lucrativos que promove e implementa padrões de interoperabilidade na saúde. Esse padrão foi projetado para ser mais fácil de implementar e garantir a interoperabilidade entre os sistemas envolvidos, usando tecnologias modernas da web como RESTful APIs, JSON e XML.
Após o transplante, o paciente de alta hospitalar afere seus sinais vitais com um dispositivo não vestível e os resultados são transferidos automaticamente para a plataforma. Se algo estiver fora do normal, um alerta em tempo real é enviado para a equipe médica, que pode agir antes que o quadro se agrave. Nesse caso criou-se um ambiente seguro que segue as diretrizes da Lei Geral de Proteção de Dados (LGPD), a qual regula o tratamento de dados pessoais por pessoas físicas e jurídicas, afim de garantir que os dados do paciente sejam protegidos e acessados apenas por quem realmente precisa.
Essa jornada digital não só propõe agilizar a intervenção nas complicações, mas também possibilita reduzir custos com hospitalizações desnecessárias e melhorar a experiência do paciente.
Quer saber mais sobre como o Projeto TMO está revolucionando a comunicação entre equipes e aprimorando o cuidado aos pacientes? Clique aqui e assista ao vídeo para saber mais.
O Projeto OpenCare 5G propõe levar o exame de ultrassonografia portátil a locais remotos e distantes, conectar médicos especialistas a exames de imagem médica, sem barreiras físicas ou tecnológicas. O projeto utilizou o padrão DICOM (Digital Imaging and Communications in Medicine) para compartilhar e armazenar imagens médicas, assim, os exames de ultrassonografia realizados em localidades distantes podem ser acessados remotamente por especialistas. Isso garante laudos mais rápidos e evita deslocamento desnecessários dos pacientes à centros de saúde para realização desses exames.
A utilização do 5G como conexão ultrarrápida possibilita o compartilhamento e transmissão de imagens de exames de alta resolução sem perda de qualidade, tornando o telediagnóstico uma alternativa real e eficiente.
Esse projeto expande o acesso à saúde, agiliza o tempo de resposta no atendimento e reduz a necessidade de deslocamentos, tornando o cuidado mais eficiente e acessível.
Saiba mais sobre como exploramos o potencial dessa tecnologia para melhorar o atendimento e acelerar a inovação. Clique aqui e assista ao vídeo.
Os Tipos de Interoperabilidade e sua Importância
A interoperabilidade opera em três níveis complementares:
A Interoperabilidade Técnica refere-se à infraestrutura tecnológica que permite a comunicação entre sistemas, utilizando APIs (RESTful APIs, SOAP) e protocolos de comunicação (HTTP, TCP/IP, HL7, DICOM).
No Projeto OpenCare 5G, a adoção do DICOM garante que exames de ultrassom realizados por diferentes equipamentos sejam compartilhados e armazenados em uma plataforma digital de forma padronizada e compatível entre sistemas distintos, sem necessidade de ajustes manuais. Além de ser um formato padronizado para imagens médicas, o DICOM também define protocolos de comunicação que permitem a transmissão segura desses arquivos entre diferentes dispositivos e instituições de saúde.
Outro exemplo de interoperabilidade técnica está no Projeto TMO, onde o monitoramento dos pacientes ocorre por meio da transmissão automática de dados do dispositivo de aferição dos sinais vitais para a plataforma digital, utilizando protocolos de comunicação e APIs. Para estruturar esses dados clínicos de forma padronizada e facilitar sua troca entre sistemas, o projeto adota o FHIR, que define como as informações são compartilhadas de maneira estruturada via APIs.
A Interoperabilidade Semântica diz respeito à capacidade dos sistemas de interpretarem os dados da mesma maneira, garantindo que a informação trocada seja interpreta corretamente, independentemente da plataforma utilizada. Para que isso aconteça, são utilizados formatos padronizados como LOINC (para exames laboratoriais e medições clínicas), SNOMED CT (para diagnósticos e procedimentos médicos) e CID (para classificação de doenças), assegurando que diferentes sistemas compreendam os dados da mesma forma.
No Projeto TMO a interoperabilidade semântica também desempenha um papel essencial na padronização das medições de sinais vitais, garantindo que os valores capturados pelos dispositivos tenham o mesmo significado em todos os sistemas conectados. Isso assegura que, independentemente do sistema que receba os dados, eles sejam corretamente interpretados e utilizados na tomada de decisão clínica, permitindo uma análise mais precisa e confiável.
Já no Projeto OpenCare 5G, o DICOM não é apenas um formato técnico para armazenar imagens médicas; ele também inclui metadados padronizados que garantem que diferentes sistemas possam interpretar corretamente as informações associadas às imagens. Isso significa que um exame de ultrassonografia realizado em um local remoto pode ser enviado a um grande centro médico e analisado sem perda de contexto, pois permite que qualquer sistema compatível compreenda e interprete corretamente a imagem, independentemente do fabricante do equipamento ou do software utilizado.
Interoperabilidade Organizacional está relacionada à governança, regulamentação e segurança dos dados, garantindo que a troca de informações entre sistemas de saúde ocorra de forma segura, padronizada e dentro das normas estabelecidas. Isso envolve diretrizes e políticas institucionais, conformidade com regulamentações como a LGPD, além da adoção de padrões nacionais e internacionais que assegurem a proteção e o uso responsável dos dados dos pacientes.
Um exemplo de interoperabilidade organizacional é a Rede Nacional de Dados em Saúde (RNDS), criada para padronizar e regulamentar a troca de informações entre diferentes sistemas do SUS. Além de garantir que os dados clínicos sejam compartilhados de forma estruturada, a RNDS estabelece regras de governança e controle de acesso, permitindo que profissionais autorizados consultem informações de pacientes em diferentes serviços de saúde, promovendo a continuidade do cuidado em nível nacional de maneira segura e regulamentada.
Interoperabilidade e ESG: inovação com impacto real
Quando falamos em transformação digital, não podemos ignorar o impacto ambiental e social das nossas decisões. E é aqui que a interoperabilidade se conecta diretamente aos princípios do ESG (Environmental, Social and Governance), um conjunto de critérios que orientam organizações a adotarem práticas mais sustentáveis, socialmente responsáveis e com uma gestão eficiente e transparente.
A interoperabilidade, ao facilitar a troca padronizada e segura de informações na saúde, contribui para a redução do impacto ambiental (diminuindo o uso de papel e deslocamentos desnecessários), melhora a acessibilidade e inclusão no atendimento médico e promove uma gestão mais eficiente, otimizando recursos e garantindo maior transparência na utilização dos dados.
Ao reduzir o uso de papel e minimizar deslocamentos desnecessários, sistemas interoperáveis ajudam a diminuir a pegada de carbono e tornam o atendimento mais sustentável. Além disso, permitem que mais pessoas tenham acesso a cuidados de saúde de qualidade, independentemente de onde estejam, ampliando a inclusão e garantindo que informações essenciais estejam disponíveis a quem realmente precisa, no momento certo.
Do ponto de vista da gestão, a interoperabilidade reduz custos administrativos ao eliminar o retrabalho e otimizar a alocação de recursos, contribuindo para um modelo sustentável e organizado, beneficiando tanto os profissionais, que passam a ter uma visão holística do histórico do paciente, quanto os pacientes, que experimentam um atendimento mais ágil e coordenado.
O planejamento estratégico do HCFMUSP estabelece esses objetivos como diretrizes para o ano de 2025, reforçando que a transformação digital, a adoção de práticas ESG e o aumento da eficiência operacional não são apenas tendências, mas compromissos concretos que precisam ser implementados de forma estratégica e contínua para garantir um sistema de saúde mais inovador e acessível.
Desafios
O Brasil tem uma base estruturada para a interoperabilidade com a RNDS. Durante a pandemia, vimos como a troca de informações permitiu que dados de vacinação e exames de Covid-19 fossem compartilhados em tempo real pelo Conecte SUS. Isso demonstrou que tecnologia está disponível para ser usada, mas para que a interoperabilidade avance no sistema de saúde brasileiro de forma efetiva, temos alguns desafios importantes pela frente como:
Mudar a mentalidade sobre a interoperabilidade –é comum enxergá-la como um custo ou um problema técnico, quando, na verdade, ela deve ser vista com um investimento estratégico que pode impulsionar a eficiência operacional e a qualidade do atendimento.
Capacitar e engajar profissionais e gestores – a adoção da interoperabilidade exige um esforço contínuo de treinamento e sensibilização para que profissionais de saúde, gestores e parceiros compreendam seu valor. A padronização dos dados possibilita o uso avançado de inteligência artificial, permitindo análises mais ágeis e assertivas, que podem transformar a tomada de decisão clínica e administrativa.
Assegurar a conformidade com a LGPD – a interoperabilidade precisa estar alinhada às normas de segurança e proteção de dados para garantir que as informações dos pacientes sejam confiáveis, protegidas e utilizadas de forma ética, reforçando a integridade e a confidencialidade dos dados na saúde digital.
A interoperabilidade é destacada pela Organização Pan-Americana da Saúde (OPAS) como um dos princípios orientadores da transformação digital do setor da saúde. O InovaHC tem um papel ativo nessa transformação, disseminando a cultura de inovação, liderando o codesenvolvimento de soluções tecnológicas e conectando o ecossistema de inovação em saúde com parceiros estratégicos que compartilham essa visão.
Se queremos um sistema de saúde mais eficiente, seguro e sustentável, a interoperabilidade deve estar presente em nossos projetos. Ela nos convida a repensar o modelo de cuidado, a valorizar a informação e a buscar soluções inovadoras que tornem a saúde mais acessível e integrada.